Какие признаки эпилепсии. Причины и признаки эпилепсии у детей
Эпилепсия – это хроническое заболевание головного мозга, основным проявлением которого являются спонтанные, кратковременные, редко возникающие эпилептические приступы. Эпилепсия – одно из самых распространенных неврологических заболеваний. У каждого сотого человека на Земле бывают эпилептические приступы.
Чаще всего эпилепсия носит врожденный характер, поэтому первые приступы появляются в детском (5-10 лет) и подростковом (12-18 лет) возрасте. В таком случае повреждения вещества мозга не определяются, изменена только электрическая активность нервных клеток, и понижен порог возбудимости головного мозга. Такая эпилепсия называется первичной (идиопатической), течет доброкачественно, хорошо поддается лечению, и с возрастом пациент может полностью отказаться от приема таблеток.
Другой тип эпилепсии – вторичный (симптоматический), он развивается после повреждения структуры головного мозга или нарушения обмена веществ в нем – в результате целого ряда патологических влияний (недоразвитие структур мозга, черепно-мозговые травмы, инфекции, инсульты, опухоли, алкогольная и наркологическая зависимость и др.). Такие формы эпилепсии могут развиваться в любом возрасте и труднее поддаются излечению. Но иногда возможно полное излечение, если удаётся справиться с основным заболеванием.
Типы эпилептических приступов
Эпилепсия может проявляться совершенно различными типами приступов. Эти типы классифицируются:
- по причине их возникновения (идиопатическая и вторичная эпилепсия );
- по месту расположения первоначального очага излишней электрической активности (кора правого или левого полушария, глубинные отделы мозга);
- по варианту развития событий во время приступа (с потерей сознания или без).
Таким образом, упрощенная классификация эпилептических приступов выглядит так.
Генерализованные приступы протекают с полной потерей сознания и контроля над своими действиями. Происходит это в результате излишней активации глубинных отделов и дальнейшем вовлечении всего головного мозга. Такое состояние не обязательно приводит к падению, т.к. не всегда нарушается тонус мышц. Во время тонико-клонического приступа в начале возникает тоническое напряжение всех групп мышц, падение, а затем клонические судороги – ритмичные сгибательные и разгибательные движения в конечностях, голове, челюсти. Абсансы возникают почти исключительно у детей и проявляются приостановкой деятельности ребенка – он как будто застывает на месте с неосознанным взглядом, иногда при этом у него могут подергиваться глаза и мышцы лица.
80% всех эпилептических приступов у взрослых и 60% приступов у детей относятся к парциальным. Парциальные приступы возникают, когда формируется очаг избыточной электрической возбудимости в каком-то определенном участке коры головного мозга. Проявления парциального приступа зависят от того места расположения такого очага – они могут быть двигательными, чувствительными, вегетативными и психическими. Во время простых приступов человек находится в сознании, но не контролирует определенную часть своего тела или у него возникают непривычные ощущения. При сложном приступе происходит нарушение сознания (частичная потеря), когда человек не понимает, где он находится, что с ним происходит, в это время вступить в контакт с ним не возможно. Во время сложного приступа, так же, как и во время простого, происходят неконтролируемые движения в какой-либо части тела, а иногда это даже может быть имитацией целенаправленного движения – человек ходит, улыбается, разговаривает, поет, «ныряет», «бьет по мячу» или продолжает начатое до приступа действие (ходьбу, жевание, разговор). И простой, и сложный парциальный приступ может завершаться генерализацией .
Все типы приступов являются кратковременными – длятся от нескольких секунд до 3х минут. Почти все приступы (кроме абсансов) сопровождаются послеприступной спутанностью и сонливостью. Если приступ протекал с полной потерей или с нарушением сознания, то человек ничего о нем не помнит. У одного пациента могут сочетаться различные типы приступов, и может меняться частота, с которой они возникают.
Межприступные проявления эпилепсии
Всем известны такие проявления эпилепсии , как эпилептические приступы. Но, как выяснилось, повышенная электрическая активность и судорожная готовность мозга не оставляют страдальцев даже в период между приступами, когда, казалось бы, никаких признаков болезни нет. Эпилепсия опасна развитием эпилептической энцефалопатии – при этом состоянии ухудшается настроение, появляется беспокойство, снижается уровень внимания, памяти и познавательных функций. Особенно актуальна данная проблема у детей, т.к. может приводить к отставанию в развитии и мешать формированию навыков речи, чтения, письма, счёта и др. А также неправильная электрическая активность между приступами может способствовать развитию таких тяжелых заболеваний, как аутизм, мигрень, синдром дефицита внимания и гиперактивности.
Причины эпилепсии
Как уже говорилось выше, эпилепсия подразделяется на 2 основные разновидности: Идиопатическая и симптоматическая. Идиопатическая эпилепсия чаще всего бывает генерализованной, а симптоматическая – парциальной. Это связано с разными причинами их возникновения. В нервной системе сигналы от одной нервной клетки к другой передаются с помощью электрического импульса, который генерируется на поверхности каждой клетки. Иногда возникают ненужные избыточные импульсы, но в нормально работающем головном мозге они нейтрализуются специальными антиэпилептическими структурами. Идиопатическая генерализованная эпилепсия развивается в результате генетического дефекта этих структур. В этом случае мозг не справляется с излишней электрической возбудимостью клеток, и она проявляется в судорожной готовности, которая может в любой момент «захватить» кору обоих полушарий мозга и вызвать приступ.
При парциальной эпилепсии формируется очаг с эпилептическими нервными клетками в одном из полушарий. Эти клетки генерируют излишний электрический заряд. В ответ на это сохранившиеся антиэпилептические структуры образуют вокруг такого очага «защитный вал». До какого-то момента судорожную активность удается сдерживать, но наступает кульминационный момент, и эпилептические разряды прорываются сквозь границы вала и проявляются в виде первого приступа. Следующий приступ, скорее всего, не заставит себя ждать – т.к. «дорожка» уже проложена.
Такой очаг с эпилептическими клетками формируется, чаще всего, на фоне какого-либо заболевания или патологического состояния. Вот основные из них:
- Недоразвитие структур мозга – возникает не в результате генетических перестроек (как при идиопатической эпилепсии), а в период созревания плода, и может быть увиденным на МРТ;
- Опухоли головного мозга;
- Последствия инсульта;
- Хроническое употребление алкоголя;
- Инфекции центральной нервной системы (энцефалиты, мениногоэнцефалиты, абсцесс мозга);
- Черепно-мозговые травмы;
- Наркологическая зависимость (особенно от амфетаминов, кокаина, эфедрина);
- Прием некоторых лекарственных препаратов (антидепрессантов, нейролептиков, антибиотиков, бронходилятаторов);
- Некоторые наследственные болезни обмена веществ;
- Антифосфолипидный синдром;
- Рассеянный склероз
Факторы развития эпилепсии
Бывает так, что генетический дефект не проявляется в виде идиопатической эпилепсии и, человек живет без болезни. Но при возникновении «благодатной» почвы (одно из вышеперечисленных заболеваний или состояний) может развиться одна из форм симптоматической эпилепсии . В таком случае у молодых людей чаще формируется эпилепсия после черепно-мозговых травм и злоупотребления алкоголем или наркотиками, а у пожилых – на фоне опухолей головного мозга или после инсульта.
Осложнения при эпилепсии
Эпилептический статус – состояние, когда эпилептический приступ продолжается более 30 минут или когда один приступ следует за другим, и пациент не приходит в сознание. К статусу чаще всего приводит резкое прекращение приема противоэпилептических препаратов. В результате эпилептического статуса у пациента может остановиться сердце, нарушиться дыхание, рвотные массы могут попасть в дыхательные пути и вызвать пневмонию, может возникнуть кома на фоне отека мозга, а также возможно наступление смерти.
Жизнь с эпилепсией
Вопреки расхожему мнению, что человеку с эпилепсией придется во многом себя ограничить, что многие дороги перед ним закрыты, жизнь с эпилепсией не так уж строга. Самому пациенту, его близким и окружающим необходимо помнить, что в большинстве случаев они не нуждаются даже в оформлении инвалидности. Залогом полноценной жизни без ограничений является регулярный бесперебойный прием подобранных врачом препаратов. Защищенный лекарствами мозг становится не таким восприимчивым к провоцирующим воздействиям. Поэтому пациент может вести активный образ жизни, работать (в том числе, за компьютером), заниматься фитнесом, смотреть телевизор, летать на самолетах и многое другое.
Но есть ряд занятий, которые по существу являются «красной тряпкой» для мозга у пациента с эпилепсией. Такие действия должны быть ограничены:
- Вождение автомобиля;
- Работа с автоматизированными механизмами;
- Плавание в открытых водоемах, плавание в бассейне без присмотра;
- Самостоятельная отмена или пропуск приема таблеток.
А также существуют факторы, которые могут вызвать эпилептический приступ даже у здорового человека, и их тоже надо опасаться:
- Недосыпание, работа в ночные смены, суточный режим работы.
- Хроническое употребление или злоупотребление алкоголем и наркотиками
Эпилепсия и беременность
Дети и подростки, у которых развилась эпилепсия, со временем вырастают, и перед ними встает насущный вопрос о контрацепции. Женщинам, принимающим гормональные контрацептивы, следует знать, что некоторые противоэпилептические средства могут снижать их содержание в крови и приводить к нежелательной беременности. Другой вопрос, если, наоборот, продолжение рода желательно. Несмотря на то, что эпилепсия возникает по генетическим причинам, она не передается потомству. Поэтому пациент с эпилепсией может смело заводить ребенка. Но нужно учитывать, что перед зачатием женщина должна добиться длительной ремиссии с помощью препаратов и продолжать их прием во время вынашивания беременности. Противоэпилептические лекарства незначительно повышают риск неправильного внутриутробного развития плода. Тем не менее, не стоит отказываться от лечения, т.к. в случае возникновения приступа во время беременности риск для плода и матери значительно превышает потенциальный риск развития аномалий у ребенка. Для снижения такого риска рекомендовано постоянно принимать фолиевую кислоту во время беременности.
Симптомы эпилепсии
Психические расстройства больных эпилепсией определяются:
- органическим поражением головного мозга, лежащим в основе заболевания эпилепсии;
- эпилептизацией, то есть результатом деятельности эпилептического очага,
- зависят от локализации очага;
- психогенными, стрессовыми факторами;
- побочным действием антиэпилептических препаратов - фармакогенные изменения;
- формой эпилепсии (при отдельных формах отсутствуют).
Структура психических расстройств при эпилепсии
|
1. Психические нарушения в продроме припадка |
1. Предвестники в виде аффективных нарушений (колебания настроения, тревога, страх, дисфория), астенических симптомов (утомляемость, раздражительность, снижение работоспособности) 2. Ауры (соматосенсорная, зрительная, слуховая, обонятельная, вкусовая, психическая) |
|
2. Психические нарушения как компонент приступа |
1. Синдромы изменения сознания: а) выключение сознания (кома) - при генерализованных припадках и вторично-генерализованных б) особые состояния сознания - при простых парциальных припадках в) сумеречное помрачение сознания - при сложных парциальных припадках 2. Психические симптомы (нарушения высших корковых функций): дисмнестические, дисфазические, идеаторные, аффективные, иллюзорные, галлюцинаторные. |
|
3. Постприступные психические нарушения |
1. Синдромы изменения сознания (сопор, оглушение, делирий, онейроид, сумерки) 2. Афазия, олигофазия 3. Амнезия 4. Вегетативные, неврологические, соматические нарушения 5. Астения 6. Дисфория |
|
4. Психические нарушения в межприступном периоде |
1. Изменения личности 2. Психоорганический синдром 3. Функциональные (невротические) расстройства 4. Психические нарушения, связанные с побочным влиянием антиэпилептических препаратов 5. Эпилептические психозы |
особенности изменений личности при эпилепсии
1. Характерологические:
- эгоцентризм;
- педантизм;
- пунктуальность;
- злопамятность;
- мстительность;
- гиперсоциальность;
- привязанность;
- инфантилизм;
- сочетание грубости и угодливости.
2. Формальные расстройства мышления:
- брадифрения (тугоподвижность, замедленность);
- обстоятельность;
- склонность к детализации;
- конкретно-описательное мышление;
- персеверация.
3. Перманентные эмоциональные расстройства:
- вязкость аффекта;
- импульсивность;
- эксплозивность;
- дефензивность (мягкость, угодливость, ранимость);
4. Снижение памяти и интеллекта:
- легкие когнитивные нарушения;
- деменция (эпилептическое, эгоцентрическое, концентрическое слабоумие).
5. Изменение сферы влечений и темперамента:
- повышенный инстинкт самосохранения;
- повышение влечений (замедленный темп психических процессов);
- преобладание хмурого, угрюмого настроения.
Разновидности эпилепсии
ИДИОПАТИЧЕСКИЕ ФОРМЫ ЭПИЛЕПСИИ
- генетическая предрасположенность (часто наличие семейных случаев эпилепсии);
- лимитированный возраст дебюта заболевания;
- отсутствие изменений в неврологическом статусе;
- нормальный интеллект пациентов;
- сохранность основного ритма на ЭЭГ;
- отсутствие структурных изменений в мозге при нейровизуализации;
- препараты выбора в лечении - производные вальпроевой кислоты;
- относительно благоприятный прогноз с достижением терапевтической ремиссии в подавляющем большинстве случаев;
ИДИОПАТИЧЕСКИЕ ПАРЦИАЛЬНЫЕ ЭПИЛЕПСИИ
Доброкачественная парциальная эпилепсия детского возраста с центротемпоральными спайками (роландическая эпилепсия) (G 40.0)
Критерии диагноза:
Возраст манифестации: 3-13 лет (пик 5-7);
Клиническая симптоматика приступов: простые парциальные (моторные, сенсорные, вегетативные), вторично-генерализованные (ночные);
Редкая частота приступов;
ЭЭГ в межприступном периоде: нормальная основная активность и пик-волновая в центрально-темпоральных отделах коры;
Прогноз: благоприятный, после 13 лет полная спонтанная ремиссия;
Терапия: 1) базовый препарат: вальпроаты (30 мг/кг/сут - 40-50- мг/кг/сут); 2) препарат выбора: карбамазепин (15-20 мг/кг/сут), сультиам (осполот) (4-6 мг/кг/сут), фенитоин (дифенин 3-5 мг/кг/сут).
Идиопатическая парциальная эпилепсия с затылочными
пароксизмами (эпилепсия Гасто) (G 40.0)
Критерии диагноза:
Возраст манифестации: 2-12 лет (пик дебюта в 5 и 9 лет);
Клиническая симптоматика: а) простые парицальные приступы - моторные (адверсивные), сенсорные (зрительные) - амавроз, фотопсии, гемианопсии, макро-, микропсии, метаморфопсии, иллюзии и галлюцинации, вегетативные (эпигастральные) ощущения - рвота, головная боль, головокружения; б) сложные парциальные (психомоторные); в) вторично-генерализованные;
Провоцирующие факторы: резкая смена освещенности при переходе из темного помещения в светлое;
ЭЭГ во время приступа: высокоамплитудная пик-волновая активность в одном или обоих затылочных отведениях, возможно с распространенностью за пределы начальной локализации;
ЭЭГ вне приступа: нормальная основная активность с высокоамплитудными фокальными спайками, комплексами спайк-волна в затылочном отведении, возникающая при закрывании глаз и исчезновении эпи-активности при открывании глаз;
Неврологический статус: без особенностей;
Психический статус: без особенностей;
Прогноз: благоприятный, ремиссия в 95% случаев;
Лечение: 1) базовый препарат: карбамазепин (20 мг/кг/сут); 2) препарат выбора: вальпроаты (30-50 мг/кг/сут), фенитоин (3-7 мг/кг/сут), сультиам (5-10 мг/кг/сут), ламотриджин (5мг/кг/сут).
ИДИОПАТИЧЕСКИЕ ГЕНЕРАЛИЗОВАННЫЕ ЭПИЛЕПСИИ
Детская абсансная эпилепсия (G 40.3)
Критерии диагноза:
Возраст манифестации: от 2до 10 лет (пик 4-6 лет), преобладание по полу девочек;
Клиническая симптоматика приступов: типичные (простые и сложные) абсансы с высокой частотой приступов и у 1/3 больных генерализованные тонико-клонические пароксизмы, редкие;
Провоцирующие факторы: гипервентиляция, депривация сна, эмоциональное напряжение;
ЭЭГ во время приступа: наличие генерализованных билатерально-синхронных комплексов спайк-волна частотой 3 Гц;
Неврологический статус: без особенностей;
Психический статус: без особенностей;
Прогноз: благоприятный
Терапия: 1) базовый препарат: этосуксимид (суксилеп) (15 мг/кг/сут) или вальпроаты (30-50 мг/кг/сут); при наличии генерализованных тонико-клонических приступов, в резистентных случаях политерапия: вальпроаты с сукцинимидами, вальпроаты с ламотриджином.
Юношеская абсансная эпилепсия (G 40.3)
Критерии диагноза:
Возраст манифестации: 9-12 лет (пик в 12 лет);
Клиническая симптоматика приступов: типичные простые абсансы (короткие, редкие) и генерализованные тонико-клонические пароксизмы (у 80%) при пробуждении или во время сна;
Провоцирующие факторы: гипервентиляция (у 10% больных) провоцирует абсансы, депривация сна (у 20 % больных) - генерализованные тонико-клонические приступы;
ЭЭГ во время приступа: наличие генерализованных билатерально-синхронных комплексов спайк-волна частотой 3 Гц и более (4-5 в сек);
ЭЭГ вне приступа: может быть в пределах нормы или диффузные изменения в виде билатерально-синхронных медленных, острых волн, комплексов спайк-волна;
Неврологический статус: без особенностей;
Психический статус: без особенностей;
Прогноз: благоприятный;
Терапия:1) базовый препарат: вальпроаты 30-50 мг/кг/сут., при отсутствии эффекта комбинация с сукцинимидами (20 мг/кг/сут) или ламикталом (1-5 кг/мг/сут).
Юношеская миоклоническая эпилепсия (синдром Янца) (G 40.3)
Критерии диагноза
Возраст манифестации: 12-18 лет (пик 15 лет, преобладание больных женского пола);
Клиническая симптоматика приступов: миоклонические пароксизмы билатерально-синхронные, преимущественно в руках и плечевом поясе (чаще в утренние часы); миоклонически-астатические - при вовлечении ног (приседания или падения) - при сохраненном сознании; генерализованные тонико-клонические (в 90%) преимущественно пробуждения или засыпания; абсансы сложные с миоклоническим компонентом;
Провоцирующие факторы: депривация сна, ритмическая светостимуляция, алкоголь, физическая и умственная нагрузка;
Неврологический статус: без особенностей, иногда локальная микросимптоматика;
Психический статус: отсутствие нарушений интеллекта;
ЭЭГ во время приступа: генерализованные, высокоамплитудные комплексы "спайк-волна" или "полиспайк-волна" частотой 3-5 ГЦ и выше;
ЭЭГ вне приступа: может быть в норме или представлена генерализованной пик-волновой активностью;
Прогноз: благоприятный (при соблюдении режима и терапии);
Лечение: 1) базовый препарат вальпроаты (30-50 мг/кг/сут); при резистентных случаях - вальпроаты с этосуксимидом (15 мг/кг/сут), вальпроаты с клоназепамом (0,15 мг/кг/сут), вальпроаты с барбитуратами (1-3 мг/кг/сут), вальпроаты с ламикталом (1-5 мг/кг/сут).
Эпилепсия с изолированными генерализованными
судорожными приступами (G 40.3)
Критерии диагноза:
Возраст манифестации: любой, пик дебюта в пубертатный период;
Клиническая симптоматика: генерализованные тонико-клонические припадки приуроченные к ритму сон-бодрствование с двумя пиками - период пробуждения и засыпания с невысокой частотой приступов (1 раз в год - 1 раз в месяц);
Провоцирующие факторы: депривация сна;
ЭЭГ во время приступа: генерализованная пик-волновая активность с частотой 3 Гц и выше;
ЭЭГ вне приступа: может быть в пределах нормы;
Неврологический статус: без особенностей;
Психический статус: не характерно снижение интеллекта, возможны характерологические особенности, эмоциональная лабильность;
Прогноз: ремиссия достигается у 60-80%;
Лечение: 1) базовый препарат: карбамазепин (15-25 мг/кг/сут); 2) препараты выбора: вальпроаты (20-50 мг/кг/сут), барбитураты (1,5-3,0 мг/кг/сут), фенитоин (4-8 мг/кг/сут). В резистентных случаях комбинация: карбамазепин + вальпроаты, карбамазепин + ламотриджин, карбамазепин + барбитураты.
СИМПТОМАТИЧЕСКИЕ ФОРМЫ ЭПИЛЕПСИИ
- сочетание эпилепсии с очаговой неврологической симптоматикой;
- наличие у пациентов когнитивных или интеллектуально-мнестических нарушений;
- региональное (особенно - продолженное) замедление на ЭЭГ;
- локальные структурные нарушения в мозге при нейровизуализации;
- необходимость хирургического лечения во многих случаях.
КРИПТОГЕННЫЕ ИЛИ СИМПТОМАТИЧЕСКИЕ ГЕНЕРАЛИЗОВАННЫЕ ЭПИЛЕПСИИ
Синдром Веста (G 40.4)
Критерии диагноза:
Возраст манифестации: 4-7 месяцев;
Клиническая симптоматика приступов: внезапные билатеральные, симметричные сокращения аксиальных групп мышц - головы, шеи, туловища, конечностей (флексорные, экстензорные, флексорно-экстензорные), приступы серийные, короткие, чаще в период пробуждения;
ЭЭГ вне приступа: гипсаритмия - высокоамплитудные нерегулярные, слабо синхронизированные аритмичные медленные волны с разрядами спайков;
Психический статус: выраженная задержка психического развития;
Неврологический статус: разнообразные нарушения в двигательной сфере (атаксия, гемиплегия, диплегия);
Этиология: пери- и постнатальные изменения мозга, а) пороки развития головного мозга, б) внутриутробные инфекции, в) метаболические нарушения, г) травматические изменения головного мозга, д) опухоли;
Формы: криптогенная, симптоматическая;
Прогноз: неблагоприятный (трансформация в другие формы эпилепсий, задержка психомоторного развития);
Лечение: 1) базовые препараты: вальпроаты (50-70 мг/кг/сут), вигабатрин (сабрил) (100 мг/кг/сут), АКТГ - 0,1 мг/кг/сут, или преднизолон - 2-5 мг/кг/сут. Комбинации базовых препаратов с ламотриджином, карбамазепином или бензодиазепинами.
Синдром Леннокса-Гасто (G 40 .4)
Критерии диагноза:
Возраст манифестации: 2-8 лет (пик в среднем 5 лет), чаще болеют мальчики;
Клиническая симптоматика приступов (частые, тяжелые, полиморфные): а) тонические (аксиальные, аксоризомелические, общие) с вегетативными нарушениями тахикардия, апноэ, покраснение лица, цианоз, саливация, слезотечение), возникают чаще в ночное время; б) приступы падения (миоклонические, миоклонически-астатические, атонические); в) атипичные абсансы (неполное нарушение сознания, медленное начало и окончание приступа, выражены моторные феномены, серийное учащение после пробуждения);
Психический статус: от легких когнитивных нарушений до тяжелой умственной отсталости; различные проявления психоорганического синдрома (неврозоподобные, поведенческие расстройства);
Неврологический статус: координаторные нарушения, симптомы пирамидной недостаточности, церебральные парезы;
ЭЭГ во время приступа: генерализованные спайки и острые волны, спайк-волновые комплексы;
ЭЭГ вне приступа: замедление фоновой активности, нерегулярная генерализованная медленная пик-волновая активность с частотой 1,5-2,5 Гц; короткие ритмические разряды генерализованных и полиспайков с частотой 10 Гц - во время сна;
Нейровизуализация: локальные структурные нарушения в коре головного мозга;
Формы: симптоматическая и криптогенная;
Прогноз: неблагоприятный, в 2/3 случаев - резистентность к терапии;
Лечение: вальпроаты (30-100 мг/кг/сут, ср. доза - до 50 мг/кг/сут), чаще в комбинации с ламикталом (1-5 мг/кг/сут), суксилепом (при атипичных абсансах), карбамазепином (при тонических 15-30 мг/кг/сут), бензодиазепинами (клобазам, радедорм, антелепсин).
Резервные методы: кортикостероиды, иммуноглобулин, кетогенная диета, хирургическое лечение.
СИМПТОМАТИЧЕСКИЕ ПАРЦИАЛЬНЫЕ ЭПИЛЕПСИИ
(G 40.1 - G 40.2)
Гетерогенная группа заболеваний установленной этиологии, при которых начальные клинические и электрофизиологические проявления свидетельствуют о фокальном характере эпилептических пароксизмов.
Классификация симптоматических парциальных эпилепсий по анатомической локализации:
- Лобные;
- Височные;
- Теменные;
- Затылочные.
Лобные эпилепсии
Клиническая характеристика (Luders , 1993; Chauvel , Bancaud , 1994)
- выраженная стереотипность приступов;
- внезапное начало приступов (чаще - без ауры);
- высокая частота приступов с тенденцией к серийности;
- короткая продолжительность приступов - 30-60 сек;
- выраженные, нередко необычные двигательные феномены (педалирование ногами, хаотичные движения, сложные жестовые автоматизмы);
- отсутствие или минимальная постприступная спутанность;
- нередко возникают во сне;
- быстрая вторичная генерализация.
Симптоматическая лобная эпилепсия
|
Форма |
Локализация |
Клиническая симптоматика |
|
Моторная |
Передняя центральная извилина а) прецентральная зона б) премоторная зона |
Простые парциальные припадки, возникающие контрлатерально очагу, преимущественно клонического характера (по типу марша) Тонические приступы в верхних конечностях, тонические повороты головы и глаз. Постприступная слабость в конечностях (паралич Тодда) |
|
Оперкулярная |
Оперкулярная зона нижней лобной извилины на стыке с височной долей |
Простые ороалиментарные автоматизмы (сосательные, жевательные, глотательные движения, причмокивание, облизывание, покашливание) Гиперсаливация Ипсилатеральное подергивание мышц лица Нарушение речи или вокализация |
|
Дорсолатеральная |
Верхняя и нижняя лобная извилины Задние отделы нижней лобной извилины (центр Брока) |
Адверсивные приступы (насильственный поворот головы и глаз) контрлатерально очагу раздражения Приступы моторной афазии |
|
Орбито-фронтальная |
Орбитальная кора нижней лобной извилины |
Вегетативно-висцеральные приступы (эпигастральные, кардиоваскулярные, респираторные) Фарингооральные автоматизмы с гиперсаливацией Психомоторные приступы (автоматизмы жестов) |
|
Передняя фронтополярная |
Полюс лобных долей |
Простые парциальные приступы с нарушение психических функций |
|
Цингулярная |
Передняя часть поясной извилины медиальных отделов лобных долей |
Простые парциальные приступы (дисфорические) Сложные парциальные приступы (автоматизмы жестов), Покраснение лица, испуг, ипсилатеральные моргательные движения, клонические судороги контрлатеральной конечности |
|
Исходящая из дополнительной моторной зоны |
Дополнительная моторная зона |
Простые парциальные приступы, ночные (моторные, речевые, сенсорные) Приступы архаических движений в ночное время |
|
Срединная (медиальная) |
Срединные отделы лобных долей |
- "лобные абсансы" (атипичные абсансы) нарушение сознания, внезапное прерывание речи, жестовые автоматизмы, двигательная активность Сложные парциальные приступы |
Височные эпилепсии
Клиническая характеристика (Kotagal, 1993; Duncan, 1995 )
- дебют заболевания в любом возрасте;
- преобладание психомоторных приступов;
- изолированные ауры в 75% случаев;
- ороалиментарные и кистевые автоматизмы;
- вторичная генерализация в 50% случаев;
- отсутствие диагностической значимости рутинного ЭЭГ-исследования.
Формы височной эпилепсии
Теменные эпилепсии
Клинические проявления.
Теменные эпилепсии могут манифестировать как в детском возрасте, так и у взрослых (Williamson et al , 1992). Начальные клинические проявления теменных пароксизмов характеризуются преимущественно субъективными ощущениями (соматосенсорные пароксизмы).
Соматосенсорные пароксизмы: не сопровождаются нарушением сознания и, как правило, обусловлены вовлечением в эпилептический процесс постцентральной извилины (Sveinbjornnsdottir , Duncan , 1993). Соматосенсорные пароксизмы имеют короткую продолжительность - от нескольких секунд до 1-2 минут. Клинические проявления соматосенсорных пароксизмов включают:
- элементарные парестезии;
- болевые ощущения;
- нарушения температурной перцепции;
- "сексуальные" приступы;
- идеомоторную апраксию;
- нарушения схемы тела.
Затылочные эпилепсии.
Клиническая характеристика
- простые зрительные галлюцинации;
- пароксизмальный амавроз;
- пароксизмальные нарушения полей зрения;
- субъективные ощущения в области глазных яблок;
- моргание;
- девиация головы и глаз.
Лечение симптоматических эпилепсий
I. Базовый препарат: карбамазепин (30 мг/кг/сут).
II. Препарат выбора:
- Вальпроаты (40-70 мг/кг/сут).
- Фенитоин (8-15 мг/кг/сут).
- Фенобарбитал (5 мг/кг/сут).
- Политерапия: карбамазепин + ламиктал (5-10 мг/кг/сут), карбамазепин + топамакс (5-7 мг/кг/сут).
III. Хирургическое лечение.
Основные этиологические факторы эпилепсий
|
Этиологические факторы эпилепсий |
Частота встречаемости (%) |
|
Генетические |
|
|
Сосудистые заболевания мозга |
|
|
Пре-, перинатальные поражения нервной системы |
|
|
Черепно-мозговая травма |
|
|
Опухоли мозга |
|
|
Дегенеративные заболевания центральной нервной системы |
|
|
Инфекции |
Эпилептические психозы
Острые психозы
Хронические эпилептические психозы (шизофреноподобные)
Общие характеристики:
- развиваются спустя 10-15 лет и более после начала болезни;
- при прогредиентном течении эпилепсии;
- при наличии грубых изменений личности, интеллектуального снижения;
- протекают в большинстве случаев на фоне сохранного сознания;
- продолжительность от нескольких месяцев до нескольких лет;
- чаще развиваются при височной локализации очага.
- Паранояльные;
- Галлюцинаторно-параноидные;
- Парафренные;
- Кататонические.
Диагностика эпилепсии
При постановке диагноза «эпилепсия» важным является установить ее характер – идиопатический или вторичный (т.е. исключить наличие основного заболевания, на фоне которого развивается эпилепсия), а также тип приступа. Это необходимо для назначения оптимального лечения. Сам пациент зачастую не помнит, что и как с ним происходило во время приступа. Поэтому очень важны те сведения, которые могут предоставить близкие пациента, находившиеся рядом с ним во время проявлений болезни.
Необходимые обследования:
- Электроэнцефалография (ЭЭГ) – регистрирует измененную электрическую активность мозга. Во время приступов изменения на ЭЭГ присутствуют всегда, но между приступами в 40% случаев ЭЭГ соответствует норме, поэтому необходимы повторные обследования, провокационные пробы, а также видео-ЭЭГ-мониторинг.
- Компьютерная (КТ) или магнитно-резонансная томография (МРТ) головного мозга
- Общий и развернутый биохимический анализ крови
- При подозрении на определенное основное заболевание при симптоматической эпилепсии – проводятся необходимые дополнительные обследования
Об эпилепсии слышал каждый из нас, однако, далеко не все представляют, что это за заболевание, как проявляется и почему возникает. У большинства эпилепсия ассоциируется с эпилептическим припадком, во время которого пациент бьется в судорогах, а изо рта у него идет пена. В действительности все не совсем так – проявлений эпилепсии немало, в некоторых случаях приступы проходят иначе.
Об эпилепсии известно довольно давно, пожалуй, она является одним из самых старых распознаваемых состояний в мире – обнаружены описания заболевания, которым несколько тысяч лет. Люди, страдающие эпилепсией и члены их семей, предпочитали скрывать свой диагноз – это часто происходит и в наши дни. Эксперты Всемирной организации здравоохранения отмечают, что «на протяжении столетий эпилепсия была окружена страхом, непониманием, дискриминацией и социальной стигматизацией. Во многих странах стигматизация в некоторых ее формах продолжается и поныне и может повлиять на качество жизни людей, страдающих этим расстройством, а также их семей».
26 марта – Всемирный день больных эпилепсией или, как его еще называют, Фиолетовый день. Он был придуман в 2008 году девятилетней Кессиди Меган, решившей доказать обществу, что несмотря на свой диагноз она ничем не отличается от всех остальных людей. Сейчас во всем мире насчитывается около 50 миллионов человек, страдающих эпилепсией, которая считается одним из наиболее распространенных неврологических заболеваний. О заболевании, пациентах и методах лечения говорят самое разное, нередко люди пребывают во власти стереотипов, мифов и заблуждений. Разберемся, что такое эпилепсия, как ее лечат и в чем ошибаются многие из нас.
Эпилепсия – не психическое заболевание
Действительно, несколько десятков лет назад считалось, что лечение эпилепсии – прерогатива психиатров. А еще раньше существовало мнение, что эпилепсия – одна из форм сумасшествия. Пациентов, испытывавших приступы, помещали в дома для умалишенных и изолировали от общества. Кроме того, была распространена точка зрения, что таким людям не стоит вступать в брак и рожать детей.
Бывают различные формы эпилепсии и далеко не во всех случаях они являются наследственными. Большинство людей, страдающих этим заболеванием, не страдают слабоумием или недостатком интеллекта – диагноз не мешает им вести вполне полноценную жизнь.
В тех случаях, когда у пациента действительно есть умственная отсталость, эпилепсия чаще всего сочетается с другими нарушениями, например, тяжелым заболеванием мозга.
Сейчас совершенно точно известно, что это заболевание не является психическим, а людей, страдающих эпилепсией, направляют к неврологу или эпилептологу – специалисту именно по этому заболеванию.
Эпилепсия может дебютировать и у взрослых
Эпилепсия может развиться в любом возрасте, однако в 70% случаев заболевание впервые диагностируют у детей или подростков. Кроме того, болезнь часто поражает и людей пожилого возраста. Причины возникновения эпилепсии могут быть самые разные: перенесенные инфекции, неврологические заболевания, например, инсульты.
Эпилепсию можно вылечить
Многие считают, что люди, у которых диагностирована эпилепсия, обречены на пожизненные страдания. Это совсем не так. В настоящее время около 70% случаев эпилепсия поддается лечению и во многих случаях удается достичь ремиссии. Немаловажным при этом является приверженность пациента лечению, то есть своевременный прием назначенных препаратов и отсутствие нарушений режима (например, накладывается запрет на алкоголь).
Широко распространено заблуждение, что прием противоэпилептических препаратов сопровождается рядом серьезных осложнений и потому люди относятся к таким лекарствам с подозрением. Конечно, лекарства эти довольно серьезные и принимаются лишь при назначении врача и под его контролем, однако отказываться от их приема не нужно – последствия приступов являются для организма гораздо более опасными. Прием любого назначенного препарата начинают с минимальной дозы, постепенно увеличивая ее до той, которая подходит для каждого конкретного пациента.
Приступ могут спровоцировать разные факторы
Существует немало раздражителей, способных вызвать приступы у пациентов с эпилепсией. Среди них мерцающий свет, нарушение режима дня (недосыпание, смена часовых поясов) и питания, стресс, прием алкоголя, наркотиков и некоторых лекарственных препаратов.
Жизнь с эпилепсией требует от пациента достаточно серьезного самоконтроля. К счастью, с большинством раздражителей, провоцирующих приступы, можно справиться или избежать их.
Эпилептический приступ не всегда характеризуется судорогами и потерей сознания
Многие убеждены, что приступы проходят по единственно возможному сценарию – человек теряет сознание, бьется в судорогах, вокруг рта появляется пена. Это совсем не так.
«Приступами могут быть любые внезапные события, которые происходят с человеком. Его задача в этом случае — обратиться к врачу, а задача врача – квалифицировать событие. То есть, распознавать, что случилось, должен врач», – отмечает Кира Владимировна Воронкова, профессор, д.м.н., врач-невролог, эпилептолог, вице-президент Объединения врачей-эпилептологов и пациентов России.
Что может насторожить человека и заставить прийти к врачу? «Приступ замирания, застывания, остановки взгляда и речи без падения, но с возможным перебиранием руками или причмокиваниями, – добавляет Кира Владимировна, – Могут быть приступы подергиваний верхних и/или нижних конечностей. Тогда могут даже выпадать предметы из рук и возникать приседания с падениями назад».
Могут возникать и другие странные, с обывательской точки зрения, вещи. По мнению эксперта, это и зрительные образы (не путать с мигренью!), иногда очень простые, а также слуховые, обонятельные, вкусовые галлюцинации; локальные онемения и подергивания в одной конечности иногда с переходом и на другие участки (например, может «задрожать» рука или возникнуть онемение в лице). Может быть ощущения странной обстановки, каких-то странных мыслей и чувств, искажений действительности. Все эти явления и другие должны пациента заставить задуматься о походе к врачу-неврологу. Важно, что любые внезапные странные приступы должны насторожить человека, однако давать оценку происходящему может только врач.
Нужно знать, как помочь человеку, испытывающему эпилептический приступ
Если у человека рядом возникает самый известный тип эпилептического приступа – с падениями, судорогами и потерей сознания, иногда – с прикусыванием языка, пеной изо рта, то самое главное в данном случае – не навредить.
«Человека нужно положить на бок, подложить под голову мягкий предмет (одежду или сумку, например) и засечь время, – объясняет Кира Владимировна – Категорически запрещено вставлять что-то в рот, разжимать зубы, сдерживать и наваливаться на человека, поливать его водой. Приступы обычно сами начинаются и сами заканчиваются, а сознание после приступа может быть спутанным. Иногда требуется вызвать скорую помощь, особенно если приступ длительный – более нескольких минут. Однако если возникают вышеописанные приступы без падений, то с человеком достаточно просто побыть рядом, понаблюдать, чтобы он не попал в травмоопасную ситуацию».
Эпилепсия — это хроническое латентное психоневрологическое заболевание, весьма часто встречаемое среди патологий нервной системы. Фактически каждый сотый житель на земном шаре подвержен возникновению явления, называемому — приступ эпилепсии. Частота выявления эпилепсии в среднем 8-10% среди общей популяции населения. То есть по факту, каждый двенадцатый человек на планете, испытывает микропризнаки эпилепсии, тем самым они находятся в статусе — больные эпилепсией. Это 20 больных на 1000 здорового населения, из них около 50 на 1000 человек — это малыши, которые имели хоть бы один приступ эпилепсии с гипертермическим синдромом. Причем немаловажен тот факт, что чрезвычайное количество людей даже и не осознают, что имеют определенные проявления симптоматики эпилепсии.
Больные эпилепсией, составляющие другую весомую часть населения, знающие о своем недуге, попросту скрывают свой диагноз. Желание скрыть свою болезнь обусловлено отношением нашего общества к таким людям, оно зачастую неоднозначно и большей частью негативно. Больные эпилепсией широко стигматизируются в обществе, что влияет на них во всех жизненных сферах деятельности (экономической, социальной, культурной, морально-этической, дискриминации обществом). Так например, на территории Великобритании, вплоть до 70-х годов двадцатого столетия в действии был закон, который запрещал людям, больным на эпилептические приступы, вступать в законное супружество со здоровыми людьми. И на сегодняшний день, во многих современных и развитых странах существуют ограничения, даже для людей, которые подвержены и страдают на очень легкие и контролируемые формы (запрет водить машину, выбирать себе профессию).
Эпилепсия характеризуется типичными повторениями приступов, разными по характеру. Существуют аналоги приступов в виде совершенно внезапно возникнувшей смены в настроении индивида — дисфорические или изменений в сознании — сумеречное помутнение, сомнамбулизм, вхождение в трансовое полукоматозное состояние, также характерны личностные изменения с развитием слабоумия, эпипсихозы с аффективными расстройствами (страх, тоска, агрессия, бред, галлюцинации).
Больные эпилепсией расположены к внезапному спонтанному возникновению приступов судорожного характера (двигательные нарушения с временным расстройством чувствительности, сферы мыслей и вегетатики) и утратой сознания. Патогенетически это объяснимо внезапным чрезмерным перевозбуждением нейронных связей (пароксизмальные разряды нейронов), так формируется судорожный очаг, провоцирующий приступ эпилепсии, являет собой результат органических сдвигов или функционально обусловленных изменений определенных зональных участков коры мозга. При этом повреждений нет в мозге, лишь изменяется в клетках нервных структур электроактивность и снижение крайнего порога возбудимости мозга человека. Такие изменения могут быть спровоцированы любым, патологически воздействовавшим, фактором: ишемическое повреждение кровообращения, перинатальная патология и , наследственная предрасположенность, травмирующие повреждения черепа, соматические или вирусологические провоцируемые болезни, новообразования, аномалии развития мозга, нарушения вещественного обмена, инсульт в анамнезе, токсико-химические воздействия различных субстанций. Именно в очаге повреждения образуется рубец с кистой в средине, это образование склонно к отечности, сдавливанию прилегающих структур, чем раздражает нервные окончания двигательной зоны – провоцируется судороги скелетной мускулатуры, которые, при распространении по всей коре головного мозга, могут закончиться выключением сознания.
Что же касательно судорожной готовности, то она проявляет себя даже при наименьшем возбуждении в очаге или в отсутствии его вовсе – это абсансы, проявляемые как кратковременное отключение от окружающего мира без судорожных явлений (эта форма присуща младшей возрастной когорте). Но существует и иной вариант развития, когда очаг объемный, а судорожная готовность минимальна, тогда эпиприступ проходит при полном или отчасти сохраненном сознании.
Именно комбинация судорожного эпилептически сформированного сосредоточения — очага и общей готовности коры мозга к наступающим судорогам и формируют сам эпиприступ. Иногда, эпиприступу предшествует аура (предвестники приступа, очень разнятся у разных людей).
Врожденная эпилепсия зачастую впервые проявляется в период детства (около 5-11 лет) или юношеского (11-17 лет) возраста.
Эпилепсия классифицируется как:
— Первичная (идиопатическая эпилепсия), она имеет доброкачественное течение и легко поддается лечению, что позволяет пациенту в дальнейшем полностью исключить систематический прием таблеток.
— Вторичная (симптоматическая эпилепсия), она развивается после повреждающего воздействия на головной мозг, его структурные компоненты, при нарушении в мозге обмена веществ – наличии соматической патологии в анамнезе. Развитие вторичной эпилепсии происходит независимо от возрастного фактора, лечение при таком варианте более затруднительное и сложное, но полное и абсолютное лечение все же возможно даже при таком варианте эпилепсии.
Также подразделяют:
— Первично-обобщенные эпиприпадки – они двусторонние и подвержены симметрии, без очаговых явлений при возникновении. Это тонико-клонические эпиприступы и абсансы.
— Парциальные приступы, самые встречаемые у населения и зачастую проявляемые при патологическом воздействии на нервные клетки мозга. Это простые парциальные (без коматозного состояния), сложные парциальные (с изменением в сознании, часто склонные к дальнейшей генерализации), вторично-обобщенные (дебют их в виде приступа судорог или без таковых, или абсанс с дальнейшим двубоким распространением судорог на все группы скелетных мышц) приступы.
— Джексоновская эпилепсия – форма болезни с соматомоторными или соматосенсорными припадками. Может проявляться локально или же переходить в генерализированную форму, охватывая все тело человека.
— Посттравматические эпислучаи – при наличии в анамнезе пациента травм черепной коробки и, как следствие, это затрагивает головной мозг целиком.
— Алкогольная эпилепсия – при злоупотреблении спиртосодержащими напитками и веществами происходит повреждение коры мозга, деструкция его структур. Это состояние рассматривается, как осложнение алкоголизма. Сам припадок никак не связан с временным промежутком употребления алкоголя, а является следствием длительного процесса.
— Ночная эпилепсия — проявляется во сне, с закусыванием язычной мышцы, самопроизвольным мочевыделением, никтурией и неконтролируемой дефекацией.
Эпилепсия: что это такое?
Эпилепсия – это так называемая «падучая болезнь», поскольку при возникновении приступа больной падает и бьется в судорожном припадке, это хроническое латентное психоневрологическое заболевание.
Основная характерная особенностью эпилепсии проявляется недлительными во временном отношении приступами, которые кратковременны и внезапны, они могут настигнуть больного где угодно. По предоставленным данным Всемирной Организации Здоровья, каждый сотый житель планеты лично на себе прочувствывает эпиприступы, сталкивается с эпилептическими приступами или микросимптоматикой, без четко очерченных симптомов.
Важно отметить, что эпиприпадки, которые провоцируются новообразованиями головного мозга – опухолями различной злокачественности, черепно-мозговыми повреждениями, инфекционными агентами, не всегда свидетельствуют о диагнозе эпилепсия, а могут быть спорадичными повреждающими патологиями. Поэтому важно вовремя диагностировать эпилепсию и дифференцировать ее от иных патологических состояний нервной системы организма.
Как правило, предшествующие факторы для этой патологии представлены следующими позициями: диссомния — расстройства в сфере сна, и мигренеподобные боли, шумы и писк в ушах, чувство одеревенения мышцы языка и губ, «комок застрявший в горле», утрата желания поесть или вовсе отказ от какого-либо приема пищи, общая слабость и вялость больного, чрезмерная раздражительность на возникающие факторы беспричинно.
Патоморфологическим исследованием определено, что в головном мозге у людей больных эпилепсией есть дистрофические поражения ганглиозных клеток, кариоцитолитические явления, образование клеток-теней, нейронофагия, разрастание глии, нарушения в синаптическом аппарате, нейрофибрильное набухание, образование «окон-пустошей» в нервных отростках, «раздутие» дендритных отростков. Такие изменения наиболее выражены в двигательных участках полушарий мозга, чувствительной области, гиппокампальной извилине, миндалеобразном теле, ядрах ретикулоформации. Но такие изменения не выступают видоспецифическими, что не позволяет по праву диагностировать эпилепсию секционно.
Патология, под нозологическим названием «эпилепсия» известна человечеству с незапамятных древнейших времен. И до наших дней дошли задокументированниые исторические данные тех дней, о том, что на эпилепсию страдали многие великие личности: Юлий Цезарь, Наполеон Бонапарт, Данте Алгиери, Нобель.
Эпилепсия: причины
Точные причинные факторы эпилепсии неизвестны и до настоящего времени, предполагается, что основным провоцирующим рисковым фактором выступает наследственная предрасположенность — до 40% всех зарегистрированных случаев эпиприпадков у пациентов, чьи родственники в анамнезе имели данное заболевание.
К группе причинных факторов, вызывающих эпилепсию, относят в частности:
— черепно-мозговые травмирующие состояния, полученные как при рождении, так и на протяжении всей сознательной жизни;
— ишемические повреждения и инсульт, особенно этим факторам подвержены люди более пожилого возраста в силу организменных особенностей;
— новообразования — опухоли в головном мозге;
— рассеянный склероз;
— недостаточное поступление кислорода (оксигеноголодание) для обеспечения нормального функционирования и нарушения мозгового кровообращения системой сосудов, иными словами — сосудистая патология центральной нервной системы;
— злоупотребление некоторыми лекарственными сильнодействующими препаратами: антидепрессантами, нейролептиками, седатиками, антибиотическими медикаментами и бронходилататорами;
— употребление наркотических средств (особенно сильно влияние от амфетаминов, кокаина, эфедрина, в связи с их сильной тропностью к тканям мозга и способностью преодолевать гематоэнцефалический барьер);
— наследственные патологии, связанные с нарушением метаболитов организма;
— часто эпиприпадки могут быть у новорожденных при критичном повышении температуры, но, важно понимать, что это не является пусковым фактором в будущем;
— детский возраст до двенадцати лет, самый частый для проявления болезни эпилепсия;
— возрастная когорта старшего поколения — более шестидесяти лет, в связи с прогрессирующей слабостью мозговых функций;
— осложнения перинатального периода;
— послеродовые травмы;
— генетически обусловленный фактор;
Эпилепсия: симптомы и признаки
Как правило, симптоматика индивидуальна для каждого индивида, но зависит она от пораженных зон головного мозга, а сам симптомокомплекс отражает напрямую связанные с пораженным участком функции данного отдела. Могут возникать при эпилепсии: двигательные расстройства, патология речевого аппарата, гипотонус или гипертонус, дисфункция психологической сферы.
Виды эпиприпадков:
— Джексоновские пэпиприпадки – патологическое поражение, ограниченное локально определенными зональными границами в мозге, не задевая соседние, поэтому симптоматика проявима только для конкретно затронутых групп мышц. Такие клинические расстройства недолговременны и за несколько минут происходит фактически полное восстановление. Человек при этом в спутанном сознании, но связь с окружающими нет возможности установить, человек не осознает происходящие с ним в конкретную минуту нарушения, и отклоняет предлагаемые посторонними попытки оказания помощи. Подергивания по типу судорог или онемение от кистей, стопы или голени, с возможным распространением дальше по туловищу или переходя в большой обобщенный судорожный приступ, который состоит из таких фаз:
Предвестники – это аура (патологически тревожное возникающее, состояние), с нарастанием нервного перевозбуждения (патологический очаг активности в мозге разрастается, охватывая новые соседние зоны);
Тонические судороги – вся мускулатура внезапно, молниеносно и резко напрягается, голова запрокидывается, человек падает на землю, тело выгибается дугой и каменеет, останавливается дыхание и происходит посинение кожных покровов, длится это от 30 секунд до минуты;
Клонические судороги – мышцы быстро ритмически сокращаются, появляется и пена у рта, длится это до 5 минут;
Ступор – в патологически возникшем очаге, вместо активности начинается интенсивное замедление и торможение, вся мышечная система резко расслабляется, возможно непреднамеренное отхождение мочи, дефекация, утеря сознания, рефлексы не вызываются, длительность до 30 минут;
Последняя фаза сна. После просыпание, на протяжении еще нескольких дней больного эпилепсией мучают головные мигренозные боли, слабость, нарушения двигательной сферы.
— Малые припадки менее интенсивны и они представляют из себя последовательность серий подергивания, сокращения мимики, резкий гипотонус – в результате человек падает оземь и застывает, но сознание сохраняется, редко может возникнуть кратковременное отключение – абсанс (замирание и закатывание глаз), или наоборот резкое напряжение всех групп мышц. Малые приступы характерны в детском возрасте.
— Эпилептический статус – это целая серия приступов, за не длительный временной диапазон, в перерывах между приступами у больного не восстанавливается в сознание, тонус снижен, рефлексов не наблюдается, зрачки расширены или сужены (или разного размера), пульс частый или нитевидный. Нарастает гипоксия и отечность тканевой структуры головного мозга, с необратимыми в дальнейшем поражениями, вплоть до смертельного исхода. Отсутствие своевременного лечебного вмешательства может привести к необратимо возникнувшим изменениям в организме и психике человека, а также, при тяжелых случаях, к летальному исходу.
Последовательность симптомокомплекса после возникновения ауры и дальнейшей утраты сознания, включает следующие проявления, характерные для большинства подтипов эпиприступов:
— резкое внезапное падение пациента;
— запрокидывание головы, напряжение туловища, рук и ног;
— прерывистое хриплое или шумное дыхание с и набуханием сосудов шеи;
— бледность кожи или её синева;
— судорожное сжатие челюстей;
— толчкоподобные мышечные движения;
— западение языка, пенистые выделения изо рта, иногда вместе с кровянистыми подтеканиями, вследствие прикусывания слизистых оболочек щек или языка;
— ослабление судорог и полное расслабление тела, погружение в глубокий сон.
Все приступы начинаются и заканчиваются очень молниеносно и спонтанно.
Симптоматика ауры при парциальных припадках: дискомфорт в эпигастральной области, мраморность кожных покровов, повышенная потливость, гиперемия кожи, пилоэрекция, сужение зрачков, в глазах эффект ярких искр и блестящих лент, зрительные галлюцинации, макро- или микро- или гемианопсия, амавроз, нюхательные и зрительные («дурной» плохой запах, привкус крови или металлический вкус во рту, горькие вкусовые изменения), слуховые галлюцинации (шумовые, треск, шелестящие явления, играющая музыка, пронзительные крики), переживания беспричинного характера (страх, отчаяние, ужас или, наоборот, блаженство и эйфория, радость), учащение сердцебиения, боли загрудинные, усиленная перистальтическая активность, чувство подташнивания, ощущение удушья, отведение (неконтролируемое) головы и глазных яблок по совершенно разным направлениям и сторонам, появляются непроизвольные сосательные и жевательные сокращения, произнесение внезапно любых фраз и выкрикивание бессмысленных словосочетаний, озноб при теплой погоде, «ползание по телу мурашек» и парастезии туловища.
У детей эпиприпадки характеризуются внезапными и кратковременными остановками в игровой деятельности, разговоре, «застывание на месте», отсутствием любой реакции на обращение к ребенку.
Классификация эпилепсии по симптоматике:
— У новорожденных: проявляется в общей недовольности, раздражительности, болями в голове, и, самое главное, в нарушении аппетита.
— Височная форма: симптомы выражаются в многогранных пароксизмах с характерной аурой (тошноты, абдоминальная боль, аритмии, дезориентация, эйфория, паника, страх, попытки убежать, тяжелые личностные нарушения, патология половой сферы, нарушения электролитного баланса организма и обмена метаболитов).
— Эпилепсия детского возраста: ритмичные конвульсии, апноэ разной продолжительности, непроизвольное мочеиспускание и дефекация, сильный мышечный гипертонус, беспорядочность и подергивание ног и рук, сморщивание и вытягивание губ, закатывание глаз.
— Абсансная форма: внезапное замирание, отсутствующий или пристальный взгляд, отсутствие любой реакции на раздражители.
— Роландическая форма. Симптомы типичны: парестезия гортанных и глоточных мышц, щек, нет чувствительности в деснах и языке, «стучание зубов», «дрожь в языке», затруднения речи, гиперсаливация, ночные судороги.
— Миоклоническая форма: подергивания и эпиприпадки происходят в одночасье.
— Посттравматическая форма: симптоматика та же, но особенность в том, что проявляется после нескольких лет от получения травмы черепа.
— Алкогольная эпилепсия: после длительного злоупотребления «горячительными» напитками.
— Бессудорожная форма эпилепсии: распространенный вариант течения эпилепсии, симптомы проявляются в виде сумеречного сознания и галлюцинациях, бредовости идей, психическими расстройствами. У галлюцинаций устрашающие симптомы и это может провоцировать нападение на окружающих людей и желание нанесения травм, что нередко оказывается плачевным для самого больного, вплоть до смертельных случаев.
Важно рассмотреть варианты психологических личностных изменений при эпилепсии:
— Изменения в характере, появляются: чрезмерное себялюбие; педантизм; пунктуальность; злопамятность; мстительность; активная социальная позиция; склонность к патологической привязанности; «впадение в детство».
— Мыслительные нарушения: тугость и медлительность мыслей, «вязкость их»; склонность к детализации ненужных факторов; желание максимально описывать события; персеверация.
— Перманентные расстройства эмоций: импульсивность; эксплозивность; мягкость и желание всем угодить, как следствие ранимость.
— Ухудшение памяти и интеллектуальных способностей: когнитивные расстройства; эпилептическое слабоумие.
— Изменение заинтересованных сфер, замена типа темперамента: чрезмерный инстинкт самосохранения; замедление психических процессов; превалирование угрюмого настроения.
Эпилепсия: диагностика
Диагностический комплекс включает следующие пункты:
— Детальный анамнестический опрос, с упором на наследственную патологическую предрасположенность. Отмечают временное возникновение (возрастные особенности), частоту, уже сформированный симптомокомплекс.
— Проведение неврологического исследование, определяя такие симптомы: головная мигренозная боль, которая может служить отталкивающим фактором для органического поражения головного мозга.
— В числе обязательных исследований МРТ, КТ и позитронно-эмиссионная томография.
— Основной метод — электроэнцефалография, для регистрации измененной электрической мозговой активности. На электроэнцефалограмме ищут так называемую «пик-волну» (совокупность патологических фокальных комплексов) или не одинаковых по симметрии замедленных волн. Самые частые варианты волн: острые, комплекс «пик-медленных» и «пик-острых-медленных». При чрезмерно высокой судорожной готовности мозга можно судить по генерализованных высокоамплитудных группированиях нескольких «пик-волн» с частотностью от 3 Герц (характерна эта частота для абсансов).
Но важно знать, что эпиактивность может быть и как нормальное состояние человека, при определенных обстоятельствах у 10% здоровых людей. В то время как вне возникающего эпиприпадка у больных данной патологией, наблюдается нормальная картина в 42% случаев. Для исключения такого проводят вторично обследования ЭЭГ, пробы с провокациями, многочасовой видео-электороэнцефалограммо-мониторинг. На современных аппаратах существует возможность не только обнаружения патологического ритма, но и нахождения места локализации такого очага судорожной готовности, относительно мозговых долей.
— Общий анализ крови биохимический — для определения метаболических нарушений в кровеносном русле.
— Консультации окулиста для обследования зрительных дисков на предмет отека (при повышенном внутрицефальном давлении) и определение состояния сосудов глазного дна.
Типы эпилептических приступов
Эпилепсия может проявляться многообразными типами, которые классифицируются:
1. По первопричине их дебютирования (первично возникающая и вторичная эпикартина, на фоне провокационных факторов);
2. По месту локализации первопричинного места уязвления головного мозга, с формированием патологической электрической очаговой активности (локализация как в полушариях, так и в глубинных отделах мозга);
3. Согласно развития событий при возникновении эпиприступа (то есть по сохранении больного в сознании или утерей его вовсе).
Существует общепринятая классификация эпиприступов, согласно ей разделяют:
1) . Парциально-локальные эпиприступы, которые при возникновении формируют зону избыточной патологической возбудимости в участках коры мозга, симптомокомплекс вызываемый которыми разнится зависимо от пораженной зоны патологическим процессом (это расстройства характера двигательного, чувствительной патологии, вегетатика и психоэмоциональные расстройства). Они также могут быть:
— Простые (без отключения сознания человека, но при которых человек полностью теряет контроль над определенной пораженной частью своего туловища, ощущения при этом самим человеком могут трактоваться как необыкновенно неприятные и непривычные). Они бывают:
1. Моторные: фокальные без марша; фокальные джексоновские с маршем; постуральные; адверсивные; нарушения речевого аппарата, вплоть до полного исчезновения возможности говорить – временная остановка речевых способностей.
2. Соматосенсорные припадки, при которых характерно развитие особенной сенсорной симптоматики галлюцинаторного типа: соматочувствительные; зрительные; слуховые; нюхательные; вкусовые; с задурманиванием мыслей.
3. Припадки вегето-висцеральные, с побочными следствиями для органных систем организма: эпигастральные боли, потливость, гиперемия или бледность лица, мидриаз или миоз зрачков.
4. Приступы с патологическим изменением психически человека, срывом нормального функционирования. Довольно редко задевают сферу отключения сознания. Разделяются на: дисфазические; дисмнестические; с нарушением возможности нормального мышления; аффективные (ужас, страх, мстительность, злость); иллюзии; сложные объемные галлюцинации наяву.
— Сложные припадки (с выключением сознания при возникновении эпиприступа, возможно как полная, так и частичная потеря сознания). Человек не осознает свое место нахождения и происходящие с ним изменения, не контролирует свои движения туловища. Подвиды разделены на следующие:
1. Сочетание простого эпиприпадка с дальнейшим отключением функционирования разума: начало с простого приступа или с автоматизмами; дебютирует сразу с расстройства осознания: только с таковым отключением или еще с двигательными хаотичными процессами.
2. Эпиприпадки со вторичной обобщенностью процессов: простые, которые тяготеют к сложным, и далее в общие скелетные сокращения; сложные, сразу переходящие в обобщенные; простые парциальные, совершающие переход в сложные, а далеегенерализация.
2) . Абсансы – характеры, в своем большинстве (в 97%), именно у детской когорты населения, и проявляются остановкой деятельности (засыпание, замирание с «ледяным» взглядом, при этом подергиваются веки и мимическая мускулатура). Разделяют на:
— Типовые абсансы: с расстройствами сознания; с клоническим, атоническим, тоническим проявлениями; с неподконтрольными движениями; с вегетатикой детского возраста.
— Атипичные абсансы: тонус более тяготит в сторону гипер отклонения; начало их постепенное, в отличии от типичных эпиприступов.
3) . Неклассифицированные эпиприступы (не подпадают ни под одну их выше перечисленных групп, из-за нехватки информации о них, также сюда относят неонатальные атипичные).
В детской группе несколько разнятся классификационные признаки, поэтому их выделяют в отдельные группы:
Зависимо от локализационной зоны:
— Первичные с возраст-ассоциативным началом возникновения):
1. Доброкачественный вариант у малышей с центро-височными подъемами.
2. Эпилепсия с пароксизмами затылочного типа.
3. Первичные эпиприступы при чтении.
— По симптоматике:
1. Хроническая, склонная к быстрой прогрессии.
2. Синдром с припадками от факторов-провокаторов из вне (парциальные припадки неожиданного пробуждения или экспансивного влияния). Затрагивает эпилепсия области разнообразных долей мозга: лобной, теменной, затылка и височной.
4. Криптогенные.
Генерализированные эпиприпадки детского возраста:
— Первичные с возраст-прикрепленным дебютом возникновения:
1. Неонатальные семейные и первичные неосудороги.
2. Миоклоническая эпилепсия.
3. Абсансная форма.
4. Ювенильная абсансная и миоклоническая.
5. С грнд-приступами судорог при отхождении от сна.
6. Рефлекторная, с припадками от специфических провокации.
7. Криптогенная.
8. Синдромы Веста и Леннокса-Гасто.
9. С миоклоноастатическими эпиприпадками.
— По симптомокомплексу:
1. Нехарактерного этипатогенеза: ранняя миоклоническая эпиэнцефалопатия; ранняя инфантильная эпиэнцефалопатия с определением на электроэнцефалограмме комплексов «вспышка-угасание».
2. Иные эпилепсии, не очерченные выше. Эписиндромы с признаками и фокальных, и генерализированных: неосудороги, миоклоническая форма раннего возраста малышей, с долговременными «пик-волнами», которые регистрируются во сне, приобретенная эпиафазия Ландау-Клеффнера, иные формы.

эпилепсия: фото приступа
3. Специфические синдромные явления (то есть, тесно связанные с конкретной ситуацией и вызываемые ими фебрильные судороги или судороги при острых расстройствах метаболического обмена, или изолированные судороги).
Эпилепсия: первая помощь при приступе
Став свидетелем эпиприпадка, любой человек, оказавшийся рядом, просто обязан оказать первую доврачебную помощь, возможно, именно от этого будет зависеть, выживает ли человек. Для этого существуют целые программы бесплатных курсов, организовываемые государством, включенные в перечень общеобразовательных институтов и медицинских высших учебных заведений, любой желающий имеет возможность обучиться им.
Алгоритм, для выполнения первой доврачебной медицинской помощи, выглядеть следующим образом:
— По максимуму уберечь пострадавшего человека от травматизации при эпиприступе, при его падении на пол и наступивших судорогах (убрать колющие, твердые, режущие предметы).
— Живо убрать и снять с пострадавшего давящие предметы одежды (ремни, галстуки, шарфики, расстегнуть пуговицы).
— Для предотвращения западания языка, и апноэ с удушьем на этом фоне, необходимо повернуть голову набок и несильно препятствовать, удерживая руки и ноги во время эпиприступа, не стремясь насильно удерживать больного. Подложить под голову и туловище мягкие вещи, чтобы пострадавший не сильно бился об землю и не травмировал себя еще больше.
— Не пытаться с приложением силы разжать зубы и вставить твердые предметы, это лишь может травмировать как больного, так и того, кто в данный конкретный момент оказывает помощь (укус, выбивание зубов, раскусывание того предмета, его проглатывание и смерть от удушья). Не пытаться делать самостоятельно искусственно проводимое дыхание рот в рот при эпиприпадке. Лучше между зубов вставить мягкую тряпку или полотенце для защиты языка от прикусов и зубов от надломов. И, ни в коем случае, не делать попыток дать попить – больной захлебнется.
— Засечь время, для определения длительности эпиприступа.
— Вызвать карету скорой помощи, для оказания незамедлительной квалифицированной помощи.
— Важно помнить, если больной уснул после приступа, не стоит его сразу будить, нужно позволить его нервной системе «отдохнуть».
Эпилепсия: лечение
Главное вовремя провести диагностику и только тогда начинать терапевтические мероприятия, для предотвращения негативных побочных эффектов от антиэпилептических препаратов и рационального подбора тактики. Важно определить с лечащим врачом, стоит ли лечиться в амбулаторных условиях или ложиться в стационар (неврологический, психиатрический, общий со специфическим отделением), это очень важный факт, особенно, если человек требует круглосуточного наблюдения и предотвращения причинения вреда себе или окружающим.
Лечебные мероприятия преследуют следующие цели:
— Обезболить эпиприступы, если пациент испытывает боль, это можно нивелировать при систематическом регулярном приеме противосудорожных или обезболивающих средств, регулярное употребление пищи, обогащенной кальцием и магнием.
— Предотвратить возникновение новых эпиприступов, путем хирургического вмешательства или медикаментозной коррекцией пероральными препаратами.
— Уменьшить частоту эпиприступов.
— Снизить продолжительность отдельных приступов.
— Достичь отмены употребления лекарств.
— Минимизировать побочные эффекты лечения.
— Обезопасить опасных обществу людей.
Лечение эпилепсии проводится как в амбулаторных условиях, под присмотром невролога или психиатра, так и стационарно — в больницах или отделениях неврологии, психиатрических лечебницах.
Перед началом лечения важно определить этапность:
— Дифференциальная диагностика подвидов эпилепсии, для максимально эффективно подобранной схемы лечения.
— Нахождение этиопатогенетического комплекса.
— Купирование эпистатуса и оказание первой помощи, путем назначения противосудорожных лекарств. Важно, чтобы пациент четко выполнял врачебные предписания.
Медикаментозно используют:
Противосудорожные — антиконвульсанты, которые применяют для снижения частоты, продолжительности эпиприступов и также могут полностью, в некоторых случаях, предотвращать появление судорог. Это Фенитоин, Карбамазепин, Леветирацетам, Этосуксимид.
Нейротропные лекарства, которые имеют свойства угнетения или, наоборот, стимулирование передачи импульсного нервного возбуждения по отросткам нервной глии коры головного мозга.
Психотропные – меняют психологический статус человека и само функционирование нервной системы.
Рацетамическая группа — психоактивные ноотропные препараты.
Немедикаментозные методы лечения эпилепсии: хирургическое вмешательство по части нейрохирургии (сложные операции, проводимые под местным наркозом, чтобы можно было контролировать функциональную способность участков мозга — моторных, речевых, зрительных), методика Войта, кетогенная диета.
В период лечебно проводимых мероприятий следует придерживаться таких правил:
— Строгое соблюдение времени приема препаратов, без самопроизвольной смены дозировки.
— Самостоятельно не принимать иные лекарства, не посоветовавшись с врачом.
— Не прекращать лечение без разрешения невропатолога.
— Своевременно уведомлять доктора обо всех необычных симптомах и любых сдвигах в настроении и личном самочувствии.
Противоэпилептические препараты помогают подавить заболевание у 63% больных, у 18% – уменьшить клинические проявления.
К сожалению, до сегодня нет способа полностью излечивающего, но, подобрав правильную терапевтическую тактику ведения пациента, достигают ликвидации эпиприпадков в 60–80% случаев.
Лечебный комплекс — это продолжительный, регулярный терапевтический момент жизни человека.
Эпилепсия: прогноз
Медикаментозно проводимые терапевтические действия могут значительно облегчить жизнь людей, страдающих от эпилепсии, в лучшем варианте развития событий — полностью устранить приступы grand mal в 50% случаев и добиться значительного снижения, их повторения и частоты еще в 35%. При варианте развития эпиприпадков petit mal, их полная ликвидация достигается при правильном лечении лишь у 40% больных, а минимизация частоты возникновения в 35% случаев. Соответственно, при психомоторных эпиприступах полное устранение — в 35%, уменьшение частоты — в 50%. В общем количестве больных, которым противосудорожная терапия помогла полностью восстановиться в социальном плане и избавиться от изнуряющих эпиприступов составляет около 50%. Прогноз становится еще более благоприятным, если отсутствуют признаки органического поражения головного мозга.
Прогноз эпилепсии чаще обнадеживающий, ведь если было проведено рационально правильное и, во время применимое лечение, то у 80% людей данное заболевание не причиняет неудобств в жизнедеятельности, они могут жить без особых на то ограничений всех сфер вести активную жизнь во всех отношениях — социальных, культурных. Но многим все же надо и приходится соблюдать пожизненный прием медикаментов, для предотвращения эпиприступов в целом.
Человека, больного эпиприпадками, возможно, нужно будет отграничить от вождения автомобилей, поездов, самолетов, то есть ему будут недоступны многие профессии, также работа на высоте, с жизнеопасными веществами и прочие подобные ограничения.
Прогноз по эпилепсии на полное выздоровление сразу можно дать не всегда, но не стоит отчаиваться, если такой прогноз неутешителен, ведь в любой момент все может измениться при правильно проводимой терапии и постоянном наблюдении у эпилептолога, психиатра или невропатолога.
Поэтому прогноз на будущую жизнь также напрямую зависит от желания такого человека бороться за свои возможности в обществе и вести здоровый образ жизни постоянно, для предотвращения непредвиденных последствий и эпилептических припадков.
Эпилепсия излечима благодаря научно проводимым исследовательским достижениям; применению новейших, самых современных антиэпилептических лечебных препаратов; образовательно-социальным программам; профессионализму докторов; общественному содействию государства по созданию и доступности методов исследования и лечения в государственных медицинских учреждениях.
Сегодня уже не секрет, как проявляются симптомы эпилепсии в общем виде: припадок действительно легко отличить от инсульта, мигренозного приступа и других болезней головного мозга. Однако зачастую симптомы проявляются не в полной мере, им предшествует аура, у мужчин могут наступать чаще сами случаи эпилептического припадка, чем у женщин, тогда как у маленьких детей роландическая или иная форма эпилепсии вообще не вызывает приступа. Полезно будет почитать обо всех симптомах и запомнить, чем отличаются те или иные признаки.
Общие факты об эпилепсии
- Эпилепсия происходит от греческого epilepsia – «пойманный, застигнутый врасплох».
- Другое название эпилептического припадка – «падучая».
- Этой болезнью страдают не только люди, но и животные: у собак, кошек, мышей тоже проявляется эпилепсия.
- Первые случаи были зафиксированы в древние времена, известно, что ею болел Юлий Цезарь.
- Многие гениальные люди страдали эпилепсией от начальной до конечной стадии, и даже умирали от нее: Наполеон Бонапарт, Петр Первый, создатель Алисы – Льюис Кэролл и Федор Достоевский, великие ученые Альфред Нобель и Нострадамус, политики Александр Македонский и Уинстон Черчилль.
- Говорят, свои божественные видения Жанна д’Арк видела в стадии эпилептического приступа.
Люди называли признаки эпилепсии божьей отметиной у детей, хотя многих взрослых отправляли на костер за нее во времена святой инквизиции. Дело в том, что хотя симптомы и изучены, но природа болезни до конца нет, то есть, не всегда понятно, что может вызвать эпилепсию. Например, она считается посттравматической, если возникает после черепно-мозговой травмы, но большинство случаев парциальной эпилепсии, то есть локализированной все-таки обусловлены генетически.
Виды эпилепсии и их симптомы
Нельзя сказать, что болезнь не поддается лечению. Своевременный прием препаратов позволяет вылечить 65% больных, как мужчин, так и женщин, без остаточных проявлений. Конечно, 100% гарантия лечения дается на начальной стадии, когда симптомы еще недостаточно развиты.
Установлено, что эпилепсия проявляется даже во сне и может передаваться, чаще по мужской линии, хотя бывает, что и через несколько поколений. Есть риск, что ребенок получит признаки заболевания, если у взрослых на период зачатия имелись инфекционные заболевания, сифилис, либо они находились в алкогольном опьянении.
Однако множество случаев парциальной эпилепсии проявляется в ходе приобретенных факторов – после ушиба или инсульта, заболевания сосудов мозга в сильной стадии, посттравматической картины, инфекций или отравления крови токсинами и т.д. Подробно о причинах мы писали отдельно.
Медики выделяют несколько видов эпилептического припадка, точнее самой болезни, в зависимости от того, как проявляют себя ее симптомы и с чем связаны причины:
- Идиопатическая - первичная.
- Криптогенная – до конца не установлена причина.
- Симптоматическая – вторичная, ее признаки установлены.
- Генерализованная – затрагивающая все отделы головного мозга.
- Фокальная – затрагивающая один отдел мозга.
Признаки эпилепсии часто, но не всегда можно изучить по семейному анамнезу. Как правило, первые симптомы дают знать о себе уже в детском возрасте, хотя если болезнь вызвана вторичными факторами, как при посттравматической картине, то вполне может быть и у взрослых. В любом случае, врожденная эпилепсия не может быть в полной мере изучена и диагностирована до достижения человеком совершеннолетия.
Наши читатели пишут
Тема: Избавилась от головокружений!
От кого: Мария Б. ([email protected])
Кому: Администрации сайт/

Здравствуйте! Меня зовут
Мария, хочу высказать свою благодарность Вам и вашему сайту.
Наконец-таки я смогла побороть свои беспричинные головокружения. Веду активный образ жизни, живу и радуюсь каждому моменту!
А вот и моя история
Когда мне стукнуло 30 лет, я впервые почувствовала такие неприятные симптомы как головная боль, головокружение, периодические "сжатия" сердца, иногда просто не хватало воздуха. Я все это списала на малоподвижный образ жизни, ненормированный график, плохое питание и курение. Обошла всех ЛОР-врачей в городе, все отправили к невропатологам, те сделали кучу анализов, МРТ, проверили сосуды и лишь разводили руками, а это стоило немалых денег...
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня с того света. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, теперь еще и путешествую по миру. И при этом никаких головокружений!
Кто хочет прожить долгую и энергичную жизнь без головокружений, приступов эпилепсии, инсультов, инфарктов и скачков давления, уделите 5 минут и прочитайте эту статью.
Симптомы общей картины
Пожалуй, начать стоит здесь с того, что сам пациент не осознает в полной мере происходящего с ним: припадок может привести к аффекту или обмороку, известны случаи приступа во сне. Только с помощью очевидцев можно собрать симптомы и описать характерную картину болезни.
Необязательно эпилепсия проявляет себя только в виде припадка. Бывает, что болезнь располагает так называемой аурой, после которой судороги вообще могут не наступить.
Аура (греч. «дуновение») – состояние, предшествующее наступлению припадка. Проявления зависят от расположения очага поражения и в каждом случае индивидуальны. Например, симптомы височной эпилепсии могут вызывать проблемы тревожности, неоправданного волнения. Среди признаков ауры – галлюцинации, характерный синдром дежа вю, возможны вкусовые, слуховые и обонятельные галлюцинации. Также повышается температура тела, изменяется давление и другие характеристики нашего тела.
На самом деле, специалисты классифицируют болезнь по трем разновидностям припадка, причем клинические проявления эпилепсии могут меняться в зависимости от стадии развития болезни.
Генерализованный припадок
Также именуемый большим, может наступить в результате посттравматической картины, обширного инсульта, быть генетически заложенным. Со стороны симптомы приступа описываются так: больной внезапно замирает, возможно на полуслове, затем резко кричит или хрипит. Его тело начинает биться в судорогах, при этом необязательно человек теряет сознание. Обычно глаза закатываются или закрыты как при сне, дыхание может задерживаться. Длится такой припадок от нескольких секунд до 5 минут.
Затем человек приходит в сознание, при всем при этом для него характерно непроизвольное расслабление кишечника, мочеиспускание. Подобные припадки более часты у взрослых, чем у маленьких детей. Для малышей более распространены абсансы.
Абсанс – разновидность генерализованного приступа кратковременного характера, длящийся до 30 секунд. Характерно отключением сознания, «невидящим взглядом». Кажется, будто человек в ступоре или сильно задумался. Частота припадка может быть разной – от одного до сотни в день. Для абсанса аура нехарактерна, однако иногда может сопровождаться подергиванием части тела, века, изменением цвета лица.
Частичный припадок
 При данной разновидности приступа задействуется только часть мозга, отчего его еще называют фокальным. Поскольку повышенная электрическая активность сопутствует только отдельному очагу (например, при посттравматической эпилепсии при ушибе одной зоны), то судороги локализуются в одной части тела. Либо отказывает определенная система организма – зрение, слух и т.п.:
При данной разновидности приступа задействуется только часть мозга, отчего его еще называют фокальным. Поскольку повышенная электрическая активность сопутствует только отдельному очагу (например, при посттравматической эпилепсии при ушибе одной зоны), то судороги локализуются в одной части тела. Либо отказывает определенная система организма – зрение, слух и т.п.:
- Может ритмично покачиваться нога, подергиваться пальцы.
- Непроизвольно вращается кисть, стопа в суставе.
- Человек может повторять мелкие движения, в особенности те, на которых он остановился до припадка – поправлять одежду, продолжать идти, повторять одно и то же слово, подмигивать и т.п.
- Появляется характерное ощущение сконфуженности, пугливости, которое сохраняется после приступа.
Как определить эпилепсию: бывает, что припадок носит комплексный характер. Требуется произвести электроэнцефалографию и МРТ, чтобы определить, сколько очагов и где они расположены.
Припадок без судорог
Есть еще и такая разновидность эпилепсии у взрослых, хотя чаще встречается у детей. Отличается она отсутствием судорог, при котором внешне человек кажется замершим, то есть наступает абсанс. При этом могут присоединяться и другие характеристики приступа, которые приводят к сложной эпилепсии и проявляются в зависимости от затронутой зоны мозга.
Обычно ни один приступ не длится дольше 3-4 минут, а в особенности без судорог. Зато может появляться в течение дня по нескольку раз, что безусловно не может привести к нормальному существованию. Приступы приходят даже во сне, а это опасно тем, что человек может захлебнуться слюной или рвотой, его дыхание может остановиться.
Псевдоприступы и эпилептический статус
Эпилептический статус – состояние длительных припадков, следующих один за другим чередой. Между ними могут сохраняться паузы, а возможно и нет. Часто встречается при посттравматической форме болезни.
Еще несколько слов о другой разновидности припадка: намеренно вызванное организмом состояние судорог, которое носит характер инсценированного. Бывает, что ребенок пытается так привлечь к себе внимание или человек симулирует инвалидность. Так или иначе, отличить «псевдоприступ» от настоящего можно. Во-первых, как бы искусно человек ни симулировал симптомы, после приступа обязательно сохраняется фаза возврата к нормальному состоянию. Она проявляется в психоэмоциональной лабильности, это видно по мышцам лица. Также при состоянии судорожного припадка на теле редко появляются следы ушибов, повреждений, даже если человек бился о землю. Наконец, человек априори не может быть раздражительным, сознательно мыслящим и требующим чего-то сразу после припадка. Не говоря уже о повышении сердцебиения и давления, температуры тела – очень сложно подделать подобные характеристики.
Достаточно точно и быстро выявить очаг эпилепсии помогает ЭЭГ. Чтобы не допустить лечения псевдо-больного специфическими медикаментами, которые могут привнести серьезные изменения в организм, а реальному пациенту оказать необходимую помощь, при первых симптомах болезни следует пройти полное обследование.
Кстати, врачи не советуют в процессе лечения окружать человека излишним вниманием, буквально «трястись» над ним. Особенно дети должны нормально приспособиться к социуму, получить образование и научиться самостоятельно справляться со своей болезнью.
Эпилепсия, эпилептический припадок: причины, признаки, первая помощь, как лечить
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
Таблица: как отличить эпилепсию от обморока и истерики
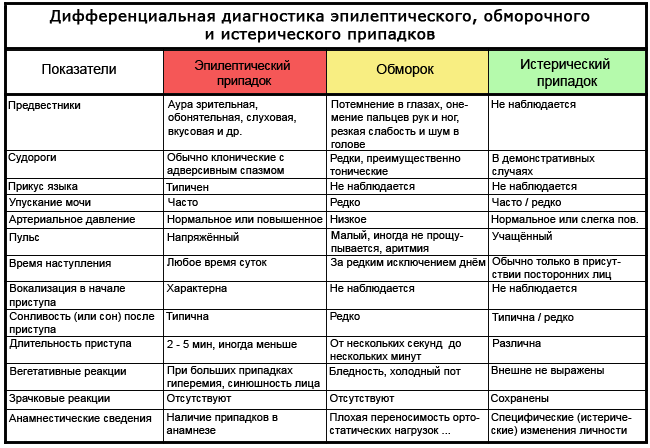
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
